Gjør kloke valg: Et klinisk og faglig løft for å redusere overdiagnostikk og overbehandling
Publisert 23. mars 2026
Bente Kristin Johansen, Spesialist i gyn/obst, prosjektleder Gjør kloke valg ,Medisinsk fagavdeling, Legeforeningen
Som leger vet vi at det kliniske handlingsrommet er komplekst. Valg tas under tidspress, ofte med begrenset informasjon, og alltid med et grunnleggende ønske om å gjøre det beste for pasienten. Samtidig viser både praksis og forskning at vi samlet sett gjør mer enn det som er nødvendig, og av og til mer enn det som er til pasientens beste. Overdiagnostikk og overbehandling er en utfordring som berører medisinsk kjernevirksomhet, profesjonsetikk og legerollen. Gjør kloke valg ble etablert av Legeforeningen for å styrke kvaliteten i klinisk praksis og aktivere fagmiljøene til å identifisere og redusere overdiagnostikk og overbehandling, også kalt medisinsk overaktivitet. Gjør kloke valg er et verktøy som hjelper klinikerne til å ta aktive og bevisste valg for å redusere medisinsk overaktivitet i sitt daglige arbeid.
Hvorfor Gjør kloke valg?
Gjør kloke valg bygger på det internasjonale Choosing Wisely-initiativet (1), og er tilpasset norske forhold. Målet er ikke kostnadskutt, men høyere kvalitet gjennom å redusere overdiagnostikk og overbehandling. I klinisk praksis betyr det å sikre at pasienter mottar behandling som både er nødvendig, kunnskapsbasert og til minst mulig belastning. Dette er et profesjonsstyrt arbeid som tar utgangspunkt i medisinsk kunnskap og reell nytte for pasienten.
I en tid med økende forventninger til diagnostikk og behandling, kan Gjør kloke valg, under overskriften "Mer er ikke alltid bedre" ses på som et nødvendig korrektiv og et bidrag til å stoppe en videre utvikling av defensiv "for sikkerhets skyld"-medisin.
Hva mener leger om omfanget?
Undersøkelser fra andre land (2) har vist at leger mener at overdiagnostikk og overbehandling er utbredt, og at det er et problem. En spørreundersøkelse som Gjør kloke valg gjorde blant medlemmer i Legeforeningen bekreftet dette. Opp mot 90% av legene mente at overdiagnostikk og overbehandling forekommer i helsetjenestene og over 70% mente at det er et problem (figur 1). Undersøkelsen fikk over 7000 svar og er representativ for fordeling av allmennleger og sykehusleger i Legeforeningen. Færre (63%) ser imidlertid at det er et problem på egen arbeidsplass, og rundt halvparten av legene mener at de selv driver med overutredning og overbehandling. Det tyder kanskje på at temaet er underdiskutert i fagmiljøene, og at individuell praksis ofte skjer uten godt sammenligningsgrunnlag.
Nesten to tredjedel av legene anslår at rundt 20% av utredning/ behandling ved egen arbeidsplass er overdiagnostikk og overbehandling. Omtrent 30% av legene mener at det ligger mellom 10–20 %. Det er vanskelig å tolke og sammenligne svarene, men de gir uansett en indikasjon på at omfanget er vesentlig og utfordrer både faglig og etisk praksis.
Hva driver medisinsk overaktivitet?
I samme spørreundersøkelse bes legene å rangere de viktigste årsakene eller driverne for overbehandling, og det er tre som rangeres høyest: Frykt for å overse en alvorlig diagnose, ønske om å redusere klinisk usikkerhet og opplevd press fra pasient/ pårørende. Tett etter følger tidspress, bekymring for klager/tilsyn, svake henvisninger og krav om å følge retningslinjer. Økonomiske insentiver (takster, DRG osv) rangeres lavest blant norske leger.
Dette speiler en arbeidshverdag der utredning og behandling ofte skjer for å kompensere for usikkerhet, og ikke på grunnlag av indikasjon. Det er forståelig – og menneskelig. Vi vet at press fra pasienter og pårørende også i stor grad er basert på usikkerhet, og sammen utgjør dette en sterk kraft i retning av overdiagnostikk og overbehandling.
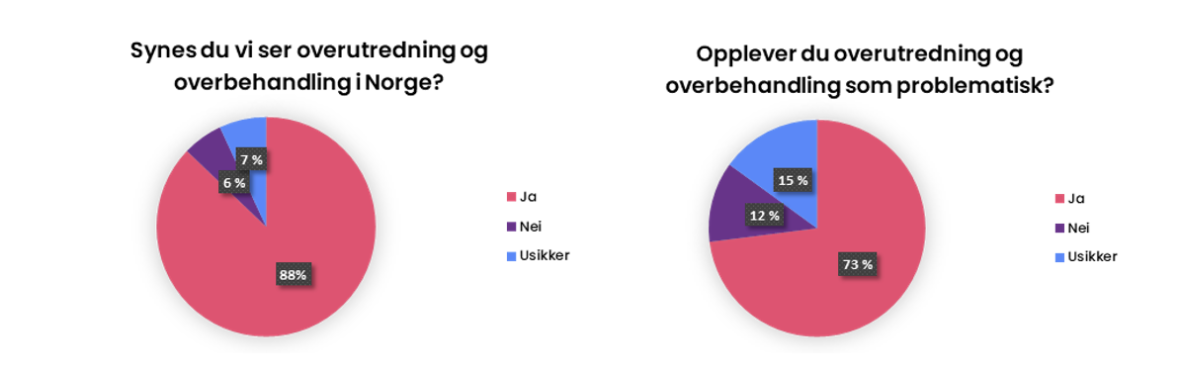
Figur 1: En spørreundersøkelse blant medlemmer i Legeforeningen bekreftet at leger mener at overdiagnostikk og overbehandling er utbredt, og at det er et problem.
Gjør kloke valg i Legeforeningen
www.legeforeningen.no/kloke-valg/
- Har som mål å redusere overdiagnostikk og overbehandling.
- Formålet er først og fremst bedre kvalitet på helsetjenestene. Det er ikke en sparekampanje.
- Er profesjonsledet og bygger på faglige anbefalinger, utarbeidet av fagmiljøene, over utredning og behandling som bør unngås (legeforeningen.no/kloke-valg/anbefalinger/)
- Inviterer pasienter og pårørende til samtaler om konsekvensene av overdiagnostikk og overbehandling
- Er en del av et globalt initiativ (Choosing Wisely)
- Legger vekt på tverrfaglig samarbeid og samarbeider med Kloke valg-initiativ i 16 andre profesjonsforeninger
Hva kan vi gjøre og hva er profesjonenes ansvar?
Det prinsipielt grunnleggende ved Gjør kloke valg er at fagmiljøene går i front. Det er fagmiljøene selv som definerer hva som er unødvendig utredning og behandling innenfor sitt eget fagområde. Dette handler både om profesjonell identitet og faglig kvalitet: Hvilke tester, prøver, prosedyrer og behandling gir faktisk helsegevinst? Hva gjør vi for mye av? De fleste fagmiljøer kommer raskt på 4-5 områder med overdiagnostikk og overbehandling innenfor eget fagområde.
Gjør kloke valg tilbyr et enkelt verktøy: Fagmiljøene ved de fagmedisinske foreningene i Legeforeningen oppfordres til å lage anbefalinger basert på kunnskap over tester, prøver, prosedyrer og behandling som med fordel kan fases ut. Det handler om å "feie for egen dør", altså ikke peke på andre og hva de bør slutte med, men se på sin egen virksomhet med et kritisk blikk. Per 1.1.26 har 27 fagmedisinske foreninger i Legeforeningen laget anbefalinger, inkludert Norsk gynekologisk forening.
Den kliniske dialogen
Pasientene inviteres til kunnskapsbaserte samtaler om konsekvensene av overdiagnostikk og overbehandling. Denne samtalen bør skje i dialogen mellom klinikeren og pasienten. Begge kan ta initiativ til samtalen, og dialogen kan ha som mål å svare på disse spørsmålene:
- Hvorfor trenger jeg denne testen/behandlingen?
- Hva er risiko og bivirkninger?
- Hva skjer om jeg ikke gjør noe?
- Finnes det et alternativ?
Mer om faglige anbefalinger
Som nevnt er det de fagmedisinske foreningene som utvikler anbefalinger over tester, prøver, prosedyrer og behandlinger som bør avsluttes. Det er flere gode grunner til at de fagmedisinske foreningene skal ta dette ansvaret: De fleste, og her er NGF et utmerket eksempel, utarbeider allerede kliniske retningslinjer og veiledere, de representerer et nasjonalt tverrsnitt av faget og har representanter fra alle regioner og institusjoner. Fagmiljøene vet best hvor skoen trykker, og det gjelder også for overdiagnostikk og overbehandling innenfor eget fagområde.
Forskning viser at områder med stor, uforklart variasjon i medisinsk praksis ofte også har høyt forbruk av helsetjenester som gir liten eller ingen nytte (overdiagnostikk, overbehandling). Dette er en indirekte, men robust assosiasjon (3). Helseatlasene (4) har dokumentert uønsket variasjon innenfor utredning og behandling for flere fagområder, også gynekologi og obstetrikk.
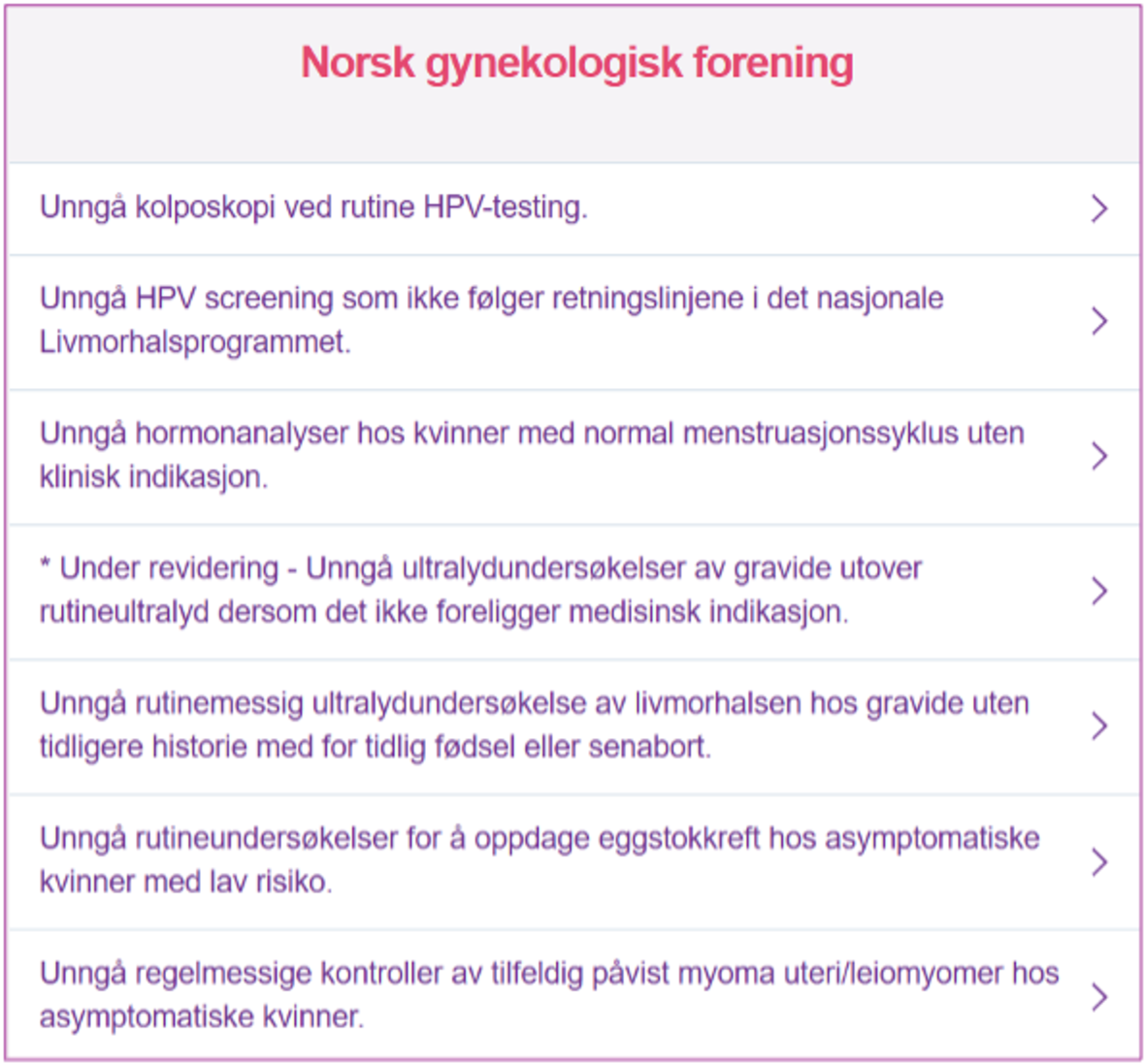
Figur 2: Faglige anbefalinger fra Norsk gynekologisk forening
Faglige anbefalinger fra Norsk gynekologisk forening
NGF er blant de fagmedisinske miljøene som har utarbeidet anbefalinger over tester, prøver, prosedyrer og behandling som bør fases ut (figur 2). Anbefalingene er under revisjon.
Prosessen i de fleste fagmedisinske foreningene begynner med styret eller en faggruppe utarbeider et foreløpig forslag til anbefalinger som typisk begynner med "Unngå å …". Ordlyden «Unngå å …» er valgt for å gi rom for klinisk skjønn. Målet er ikke rigiditet, men refleksjon og god medisinsk praksis.
Alle anbefalingene må begrunnes og gjerne beskrive et alternativ, og bekreftes med referanser. Anbefalingene sendes på intern høring i foreningen, eller behandles på foreningens årsmøte. Deretter sendes de på ekstern høring til tilgrensende spesialiteter. Styret/faggruppen lander endelig tekst, og når alt er klart, publiseres alle anbefalingene med begrunnelse og referanser på nettsiden til Gjør kloke valg (legeforeningen.no/kloke-valg/anbefalinger/). Det viktige med prosessen er å etablere en bred forankring og konsensus om anbefalingene i og på tvers av fagmiljøene.
Implementering i klinisk hverdag – profesjonens ansvar
Fra 2023/24 gikk Gjør kloke valg over fra å være en kampanje til å satse på implementering i klinisk praksis.
Å endre etablert praksis er vanskelig og må drives av fagmiljøene selv. For leger og faglig ledelse innebærer det å diskutere de aktuelle anbefalingene i faglige fora på arbeidsplassen, sørge for at de integreres i lokale prosedyrer og bruke dem aktivt i kliniske beslutninger. Det er også mulig å starte konkrete utfasingsprosjekter på egen arbeidsplass, gjerne med utgangspunkt i en eller flere av Kloke valg-anbefalingene innenfor eget fagfelt. Det er mulig å foreslå slike prosjekter gjennom "Kloke valg-sykehus". Mer om det under.
Eksempel på implementering av Kloke valg i klinisk praksis: Ikke stikk meg uten grunn" og "Kloke valg-sykehus"

Ikke stikk meg uten grunn (ISMUG) har som mål å redusere unødvendige blodprøver på inneliggende pasienter på sykehus. Prosjektet startet ved sykehusene UNN og deretter SiV, og ved hjelp av Gjør kloke valg i Legeforeningen har det spredd seg til flere sykehus,. Per 1.1. 26 kjenner vi til 16 ulike ISMUG-prosjekter.

Et annet implementeringsprosjekt er Kloke valg-sykehus. Det hele startet ved at sykehuset i Vestfold, SiV, erklærte at det ville bli et Kloke valg-sykehus. De kontaktet Legeforeningen, og i samarbeid med SiV etablerte Gjør kloke valg kriterier (figur 3) som må oppfylles for å være et Kloke valg-sykehus. Ideen spredte seg raskt til andre sykehus og helseforetak, og per 1.1.26 er det ca 10- 16 helseforetak, litt avhengig av hvordan man teller, som har underskrevet en avtale om å bli Kloke valg-sykehus.
Ett av kriteriene for Kloke valg-sykehus er å velge fem faglige anbefalinger fra de rundt 200 som nå er etablert og tilgjengelige på Gjør kloke valgs nettside, og holde et spesielt fokus på utfasing av disse.
Et annet kriterium for å kunne kalle seg et Kloke valg-sykehus, er at sykehuset må iverksette minst to Kloke-valg-forbedringsprosjekter med formål å avslutte unødvendig og uhensiktsmessig utredning og behandling. ISMUG-prosjektene som er nevnt over, er eksempler på kloke valg-prosjekter.
Kriteriene for Kloke valg-sykehus (legeforeningen.no/kloke-valg/prosjekter/ kloke-valg-sykehus/kriterier-for-kloke- valg-sykehus/ ) gir klinikerne en konkret ramme for systematisk forbedringsarbeid. Dette styrker muligheten for at anbefalingene faktisk tas i bruk i praksis og ikke bare forblir intensjoner.
Hvordan måle at det virker?
Gjør kloke valg handler både om kultur- og holdningsendringer og om konkrete faglige målsetninger som faktisk tas i bruk (implementeres).
Evaluering av Gjør kloke valg vil skje på flere nivåer - lokalt og nasjonalt - og med flere metoder: spørreundersøkelser, kvalitative undersøkelser, registerdata mm.
Det er vanskelig å måle kultur- og holdningsendringer, men vi har et ønske om å gjenta spørreundersøkelsen referert til over for å måle kjennskap til og aksept for Gjør kloke valg over tid. Det ble også gjennomført en pasientbasert fokusgruppeundersøkelse rett før lansering som vi tenker å gjenta.
Mye kan tyde på en gryende holdningsendring knyttet til overutredning og overbehandling, men gir det seg utslag i praksis? For å få mer kunnskap skal det etableres et system for evaluering av om kriteriene for Kloke valg-sykehus overholdes. Vi tar også sikte på å innhente resultater fra lokale kloke valg-forbedringsprosjekter og presentere det samlet. Det er også mulig, gitt tilgang på forskningsmidler, å følge noen av de konkrete anbefalingene som for eksempel antall unødvendige MR/ CT, antibiotikabruk, CT caput osv. ved å bruke nasjonale og lokale registre og pasientadministrative systemer. Vi håper på et godt samarbeid med sykehusene, de regionale helseforetakene og kvalitetsregistrene for å gjennomføre måling og evaluering.
Ledelsesforankring:
Ledelsen ved sykehuset må
- Støtte målsetningen for Gjør kloke valg: Redusere overdiagnostikk og overbehandling for å fremme kvalitet og pasientsikkerhet.
- Støtte grunnprinsippene for Gjør kloke valg: profesjonsledet, kunnskapsbasert, tverrfaglig, pasientrettet og at det ikke er en sparekampanje.
- Sørge for gode rammer for Gjør kloke valg ved sykehuset, for eksempel frikjøp av medarbeidere, tekniske forbedringer (som IT-tilpasninger i DIPS), prosjektmidler til forbedringsprosjekter, kursing av ansatte i Gjør kloke valg mm.
- Sørge for at Gjør kloke valgs anbefalinger og grunnprinsipper ikke alene brukes som beslutningsgrunnlag i for eksempel avslagsbrev til pasienter/henviser. Selv om anbefalinger fra Gjør kloke valg kan inngå som en del av den enkelte behandlers beslutningsgrunnlag, må det fremgå tydelig av slike brev at avslaget gjøres på grunnlag av en faglig og individuell vurdering, og at det er sykehuset som er ansvarlig for avslaget.
- Kurs: 80% av medarbeiderne skal etter 6 mnd. kjenne til Gjør kloke valg og ha etablert et felles språk og kjernebudskap gjennom strukturert undervisning og/eller seminar. Opplæringsmoduler må tilpasses ulike helsepersonell-grupper.
- Anbefalinger: Sykehuset må implementere minst 5 anbefalinger fra fagmedisinske foreninger, se Anbefalinger | Gjør kloke valg, sette en startdato og måle effekt/ trend over tid ved definerte indikatorer.
- Forbedringsprosjekter: Etablere minst 2 Kloke valg- forbedringsprosjekter ved sykehuset, med måling av effekt. Prosjektene må finansieres lokalt, og/eller ved regionalt helseforetak eller eksterne midler.
- Samarbeid med fastleger: Det bør etableres minst ett prosjekt i samarbeid med fastlegene i nedslagsfeltet for sykehuset (for eksempel forbedringsprosjekt/seminar/ webinarer/kurs mm) - gjerne i regi av samhandlingslegene.
- Samarbeid med pasienter: Det anbefales samarbeid med pasientforeninger eller andre pasientrepresentanter (f.eks lokalt pasientombud, brukerutvalg el.l).
Referanser
- https://pubmed.ncbi.nlm.nih.gov/25552584/
- Perspectives on low-value care and barriers to de-implementation among primary care physicians: a multinational survey | BMC Primary Care | Springer Nature Link
- Overdiagnosis and overtreatment as a quality problem: insights from healthcare improvement research | BMJ Quality & Safety Overdiagnosis and overtreatment as a quality problem: insights from healthcare improvement research | BMJ Quality & Safety
- Helseatlas - SKDE - Helse Nord RHF




